Turinys
Epididimitas yra specialaus darinio uždegiminis pažeidimas, kuris atrodo kaip siauras vamzdelis, esantis virš sėklidės ir už jos ir skatinantis bei subrandinantis spermatozoidus – prielipą (sėklidė).
Dažniausias 19-35 metų vyrų epididimitas. Patologija šiame amžiuje yra dažna hospitalizacijos priežastis. Kiek rečiau liga fiksuojama vyresnio amžiaus žmonėms, o vaikams epididimitas beveik niekada nepasireiškia.
Epididimito tipai ir priežastys
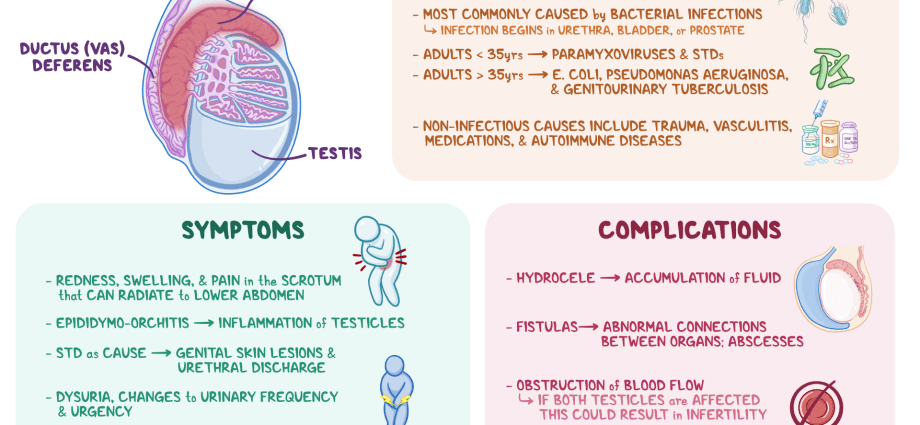
Liga gali turėti daug įvairių priežasčių – tiek infekcinių (dėl patogeninio virusų, bakterijų, grybelių poveikio), tiek neinfekcinių. Labiausiai paplitęs yra bakterinis epididimitas. Manoma, kad jaunų žmonių (15 – 35 metų) ligą dažniausiai išprovokuoja lytiškai plintančios infekcijos (LPI), tokios kaip chlamidijos, gonorėja ir kt. Vyresnio amžiaus žmonėms ir vaikams problema siejama su mikroorganizmais, kurie dažniausiai sukelia infekciją. šlapimo sistemos ligos (pavyzdžiui, enterobakterijos). Epididimito priežastis taip pat gali būti specifinės patologijos, tokios kaip tuberkuliozė (tuberkuliozinis epididimitas) ir kt.
Kartais patologijos sukėlėju tampa sąlygiškai patogeniškas (nuolat organizme esantis, bet paprastai nesukeliantis ligos) Candida genties grybelis, tada kalbama apie kandidozinį epididimitą. Tokiu atveju neracionalus antibiotikų vartojimas, imuniteto sumažėjimas gali išprovokuoti ligos vystymąsi.
Galbūt patologinio proceso atsiradimas prielipyje dėl: • kiaulytės („parotito“) – paausinių liaukų uždegimo; • krūtinės angina; • gripas; • plaučių uždegimas; • ypač dažnai šalia esančių organų infekcijos – uretritas (uždegiminė šlapimo takų patologija), vezikulitas (sėklinės pūslelės), prostatitas (prostatos liauka) ir kt.
Kartais infekcija prasiskverbia ir į priedą dėl tam tikrų manipuliacijų: endoskopijos, kateterizavimo, šlaplės bougienažo (diagnostinė procedūra, atliekama įvedant specialų instrumentą – bougie).
Pavyzdžiui, neinfekcinis epididimitas gali pasireikšti: • gydant tokiais vaistais kaip amiodaronas nuo aritmijų; • po sterilizacijos pašalinant/perrišant kraujagysles (dėl nerezorbuotų spermatozoidų susikaupimo) – granulomatinis epididimitas.
Yra ūminis (ligos trukmė neviršija 6 savaičių) ir lėtinis epididimitas, kuriam būdingas vyraujantis abiejų priedų pažeidimas, dažnai išsivysto su tuberkulioziniais pažeidimais, sifilis (trukmė ilgiau nei šešis mėnesius).
Priklausomai nuo apraiškų sunkumo, išskiriamas lengvas, vidutinio sunkumo ir sunkus epididimitas.
Rizikos veiksniai
Kadangi epididimitas dažniausiai yra LPI pasekmė, pagrindinis patologijos vystymosi rizikos veiksnys yra nesaugūs lytiniai santykiai. Kiti provokuojantys momentai: • dubens, tarpvietės, kapšelio sužalojimai, taip pat ir dėl operacijų (adenomektomijos ir kt.); • urogenitalinės sistemos vystymosi anomalijos; • struktūriniai šlapimo takų sutrikimai (navikai, prostatos hiperplazija ir kt.); • neseniai atliktos chirurginės intervencijos į šlapimo organus; • medicininės manipuliacijos – elektrostimuliacija (kai atsiranda daugiakrypčiai kraujagyslių susitraukimai, galintys išprovokuoti mikrobų „išsiurbimą“ iš šlaplės), vaistų suleidimas į šlaplę, kateterizavimas, masažai ir kt.; • prostatos hiperplazija; • hemorojus; • svarmenų kilnojimas, fizinis stresas; • dažnas lytinis aktas, erekcija be lytinių santykių; • organizmo apsauginių gebėjimų sumažėjimas dėl rimtos patologijos (diabeto, AIDS ir kt.), hipotermijos, perkaitimo ir kt.
Epididimito simptomai
Ligos pradžia pasireiškia sunkiais simptomais, kurie, nesant tinkamo gydymo, linkę pablogėti. Sergant epididimitu, gali būti: • nuobodus skausmas vienoje kapšelio pusėje / sėklidėje su galimu kirkšnies, kryžkaulio, tarpvietės, apatinės nugaros dalies apšvitinimu; • aštrus skausmas pažeistoje vietoje; • dubens skausmas; • paraudimas, padidėjusi vietinė kapšelio temperatūra; • priedėlio patinimas/padidėjimas, sukietėjimas; • į naviką panašus darinys kapšelyje; • šaltkrėtis ir karščiavimas (iki 39 laipsnių); • bendras sveikatos pablogėjimas (silpnumas, apetito praradimas, galvos skausmai); • kirkšnies limfmazgių padidėjimas; • skausmas šlapinimosi, tuštinimosi metu; • padažnėjęs šlapinimasis, staigus noras; • skausmas lytinių santykių ir ejakuliacijos metu; • kraujo atsiradimas spermoje; • išskyros iš varpos.
Specifinis diagnostinis požymis yra tai, kad kapšelio pakilimas gali sukelti simptomų palengvėjimą (teigiamas Preno ženklas).
Esant lėtinei ligos eigai, problemos požymiai gali būti ne tokie ryškūs, tačiau išlieka kapšelio skausmas ir padidėjimas, o neretai ir dažnas šlapinimasis.
Svarbu! Ūmus skausmas sėklidėse yra neatidėliotinos medicinos pagalbos indikacija!
Ligos diagnozavimo ir nustatymo metodai
Pirmoji diagnostinė priemonė nustatant diagnozę – gydytojo atliktas pažeistos sėklidės pusės – limfmazgių kirkšnyje – apžiūra. Įtarus epididimitą dėl prostatos padidėjimo, atliekamas tiesiosios žarnos tyrimas.
Be to, naudojami laboratoriniai metodai: • šlaplės tepinėlis mikroskopinei analizei ir LPI sukėlėjo išskyrimui; • PGR diagnostika (patogeno nustatymas polimerazės grandininės reakcijos būdu); • klinikinė ir biocheminė kraujo analizė; • šlapimo tyrimas (bendras, „3 puodelių testas“ su nuosekliu šlapinimu 3 puodeliais, kultūros tyrimas ir kt.); • sėklinio skysčio analizė.
Instrumentinė diagnostika apima: • Kapšelio ultragarsą, siekiant nustatyti pažeidimus, uždegimo stadiją, naviko procesus, įvertinti kraujotakos greitį (Doplerio tyrimas); • branduolinis skenavimas, kurio metu suleidžiamas nedidelis radioaktyviosios medžiagos kiekis ir specialia aparatūra stebima kraujotaka sėklidėse (leidžia diagnozuoti epididimitą, sėklidės sukimąsi); • cistouretroskopija – optinio instrumento, cistoskopo, įvedimas per šlaplę vidiniams organo paviršiams ištirti.
Rečiau naudojama kompiuterinė tomografija ir magnetinio rezonanso tomografija.
Epididimito gydymas
Epididimito gydymas atliekamas griežtai prižiūrint specialistui - urologui. Po apžiūros nustatomas patogenas, skiriamas gana ilgas, iki mėnesio ar daugiau, antibiotikų terapijos kursas.
Preparatai parenkami atsižvelgiant į patogeninio mikroorganizmo jautrumą, jei patogeno tipo nustatyti nepavyksta, tuomet naudojamas plataus spektro antibakterinis preparatas. Pagrindiniai pasirenkami vaistai nuo epididimito, ypač esant kitoms urogenitalinės sistemos patologijoms ir jauniems žmonėms, yra fluorokvinolonų grupės antibiotikai. Taip pat gali būti skiriami tetraciklinai, penicilinai, makrolidai, cefalosporinai, sulfatų vaistai. Esant situacijai, kai ligą sukelia LPI, tuo pačiu metu gydymą turi atlikti paciento seksualinis partneris.
Taip pat uždegiminiam procesui malšinti ir skausmui malšinti gydytojas rekomenduoja nesteroidinius vaistus nuo uždegimo (pvz., indometacino, nimesil, diklofenako ir kt.), esant stipriam skausmui, atliekama spermatozoidų virvelės novokaino blokada. Papildomai gali būti rekomenduojama: • vartoti vitaminus; • fizioterapija; • fermentiniai, absorbuojami (lidazė) ir kiti preparatai.
Esant nesunkiai ligos eigai, hospitalizuoti nereikia, tačiau pablogėjus būklei (temperatūra pakyla virš 39 laipsnių, atsiranda bendrų intoksikacijos apraiškų, labai padidėja priedas), pacientas siunčiamas į ligoninę. Jei poveikio nėra, gali prireikti kitokio antibiotiko. Jei liga yra nuolatinė, ypač su dvišaliais pažeidimais, kyla įtarimas dėl tuberkuliozinio patologijos pobūdžio. Esant tokiai situacijai, būtina ftiziurologo konsultacija ir, patvirtinus diagnozę, paskirti specifinius vaistus nuo tuberkuliozės.
Lėtinės formos gydymas atliekamas panašiai, tačiau užtrunka ilgiau.
Be vaistų vartojimo, pacientas turi laikytis šių taisyklių: • laikytis lovos režimo; • užtikrinti paaukštintą kapšelio padėtį, pavyzdžiui, naudojant rankšluostį, susuktą į volelį; • neįtraukti sunkaus kėlimo; • griežtai laikytis absoliutaus seksualinio poilsio; • neįtraukti aštraus, riebaus maisto vartojimo; • užtikrinti pakankamą skysčių suvartojimą; • dėti vėsius kompresus/ledą ant kapšelio uždegimui malšinti; • nešioti suspensoriją – specialų kapšelį laikantį tvarstį, kuris užtikrina kapšelio poilsį, neleidžia jai drebėti vaikštant; • dėvėti aptemptus elastinius šortus, maudymosi kelnaites (galima naudoti tol, kol išnyks skausmo simptomai).
Pagerėjus būklei, leidžiamas lengvas įprastas fizinis aktyvumas: ėjimas, bėgimas, išskyrus važiavimą dviračiu. Gydymo fazės metu ir jo pabaigoje svarbu vengti bendros ir vietinės hipotermijos.
Baigus antibiotikų terapijos kursą, maždaug po 3 savaičių, reikia kreiptis į gydytoją dėl pakartotinio tyrimo (šlapimo, ejakuliato), kad būtų patvirtintas visiškas infekcijos pašalinimas.
Tradicinė medicina gali būti naudojama tik kaip papildomas pagrindinis gydymo kursas ir tik gavus gydančio gydytojo leidimą. Tradiciniai gydytojai, sergantys epididimitu, rekomenduoja vartoti nuovirus iš: • bruknių lapų, bitkrėslių žiedų, asiūklio; • dilgėlių lapai, mėtos, liepų žiedai ir kiti vaistažolių preparatai.
Išsivysčius tokiai komplikacijai kaip pūlingas abscesas, atliekamas chirurginis pūlinio atidarymas. Esant sunkioms situacijoms, gali prireikti pašalinti dalį arba visą pažeistą priedą. Be to, atliekama operacija: • koreguoti fizines anomalijas, sukeliančias epididimito išsivystymą; • įtarus prielipo sėklidės sukimąsi/prisirišimą (hidatidės); • kai kuriais atvejais sergant tuberkulioziniu epididimitu.
Komplikacijos
Paprastai epididimitas gerai gydomas antibakteriniais vaistais. Tačiau, nesant tinkamo gydymo, gali išsivystyti šios komplikacijos: • patologijos perėjimas į lėtinę formą; • dvišalio pažeidimo atsiradimas; • orchiepididimitas – uždegiminio proceso išplitimas į sėklidę; • sėklidžių abscesas (pūlingas, ribotas organo audinių uždegimas); • sąaugų atsiradimas tarp sėklidės ir kapšelio; • sėklidžių infarktas (audinių nekrozė) dėl sutrikusio aprūpinimo krauju; • sėklidžių atrofija (sumažėja tūriniai matmenys, vėliau pažeidžiama spermos gamyba ir sumažėja testosterono gamyba); • fistulių (siaurų patologinių kanalų su pūlingomis išskyromis) susidarymas kapšelyje; • Nevaisingumas yra tiek spermos gamybos sumažėjimo, tiek kliūčių normaliam pastarųjų progresui susidarymo pasekmė.
Epididimito prevencija
Pagrindinės epididimito profilaktikos priemonės: • sveikas gyvenimo būdas; • saugus seksas; • užsakytas seksualinis gyvenimas; • laiku nustatyti ir pašalinti pasikartojančias šlapimo takų infekcijas; • sėklidžių sužalojimų prevencija (dėvėti apsaugines priemones sportuojant traumuojant); • asmens higienos reikalavimų laikymasis; • perkaitimo, hipotermijos pašalinimas; • infekcinių ligų profilaktika/adekvati terapija (įskaitant vakcinaciją nuo kiaulytės) ir kt.